22.12.2023r.

27.10.2023r.
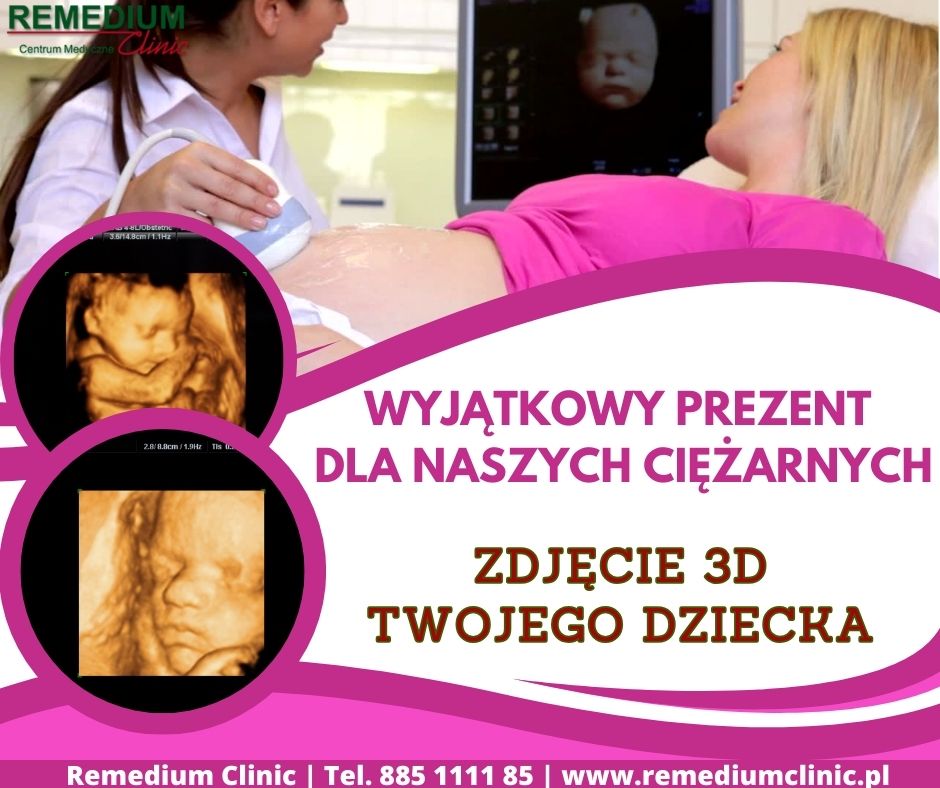
WYJĄTKOWY PREZENT!
Dbając o dobro i komfort naszych pacjentek w trakcie ciąży. Chcielibyśmy podzielić się nowością, która sprawi, że ten wyjątkowy okres w życiu każdej kobiety będzie jeszcze bardziej niezapomniany. Z przyjemnością ogłaszamy, że każda pacjentka prowadząca ciążę w naszej placówce otrzyma możliwość odbioru darmowego zdjęcia usg 3D! Pamiątka ta umożliwi przyszłym rodzicom zachowanie trwałego wspomnienia z tej wyjątkowej chwili. Zdjęcia 3D pozwalają zobaczyć szczegóły twarzy i rączek oraz nóżek nienarodzonego dziecka w niezwykłym trójwymiarowym formacie.Dla wszystkich przyszłych mam jest to nie tylko okazja do jeszcze głębszego zrozumienia i połączenia się z ich nienarodzonymi dziećmi, ale także niezapomniane doświadczenie podczas trwającej ciąży. Zapewniamy, że proces wykonania zdjęcia 3D jest bezpieczny i komfortowy. Nasz zespół specjalistów zadba o to, byście mogli cieszyć się tym wyjątkowym prezentem. Dziękujemy, że zaufaliście nam na tym ważnym etapie waszego życia. Naszą misją jest zapewnienie najwyższej jakości opieki i wsparcia podczas ciąży TWOJEGO DZIECKA, a teraz mamy nadzieję, że ta nowa usługa jeszcze bardziej umili Wam to wyjątkowe doświadczenie. Czekamy na Wasze wizyty i życzymy spokojnej i zdrowej ciąży!
27.10.2023r.

20.10.2023r.
RAK TO NIE WYROK!
Choroba nowotworowa to schorzenie przewlekłe, które wymaga kompleksowego leczenia. Diagnoza nowotworu to tylko początek – prawidłowe zaplanowanie leczenia to wieloetapowy proces, obejmujący chemioterapię, chirurgię, radioterapię i leczenie nuklearne. W tej walce kluczową rolę odgrywa lekarz onkolog, który koordynuje cały proces, dążąc do wyleczenia. Jeśli potrzebujesz doświadczonego specjalisty, który podejdzie do Twojego przypadku całościowo, warto skontaktować się z doktor Violetta Starzec. Profilaktyka nowotworów, szczególnie dla osób obciążonych rodowodem onkologicznym, może być kluczowa w zapobieganiu.

13.10.2023r.
ALERGIA NA POKARMY U DZIECI– Łatwo rozpoznać, trudniej wykluczyć.
W ostatnich latach coraz częściej rozpoznaje się u niemowląt i małych dzieci alergię na pokarmy, najczęściej na białka mleka krowiego. Zalecane diety eliminacyjne nie zawsze okazują się skuteczne. Rodzice chorych dzieci odwiedzają więc kolejnych lekarzy. W oparciu o aktualne standardy i metody diagnostyczne pomożemy potwierdzić lub wykluczyć alergię na pokarmy u Państwa dziecka. .

06.10.2023r.
ALERGIA NA LEKI?– alergolog może pomóc postawić prawdziwe rozpoznanie ❤️
Jako alergolog spotykam dzieci i młodzież z rozpoznaną przez innego lekarza alergią na leki, w tym na antybiotyki. Zwykle w oparciu o pojawienie się wysypki w trakcie stosowania leku. Moje doświadczenia zawodowe wskazują, że rozpoznanie alergii na lek i wynikający z tego zakaz stosowania leku bywają często niesłuszne. W toku diagnostyki alergologicznej nie potwierdza się bowiem nadwrażliwości na lek. Jeśli podobny problem dotyczy Państwa dziecka pomożemy potwierdzić alergię lub ,,odczarujemy” podejrzany lek, co w medycznej terminologii nazywany deetykietyzacją..

29.09.2023r.
NAWRACAJĄCE INFEKCJE CZY ALERGIA?❤️
Nawracające infekcje czy alergia? Jak co roku o tej porze obserwujemy u dzieci wzmożone zachorowania na infekcje układu oddechowego. Katar, zapchany nos, kaszel – powszechnie uznawane za objawy infekcji mogą mieć także podłoże alergiczne. Zwłaszcza jeśli objawy te nawracają. Alergię da się zdiagnozować nawet u małych dzieci. Skuteczne leczenie przeciwalergiczne pozwoli uchronić dziecko przed niepotrzebną antybiotykoterapią.

22.09.2023r.
TWOJA TARCZYCA I SERCE: NIEROZERWALNY ZWIĄZEK ❤️
Czy wiedziałeś/aś, że tarczyca i serce współpracują na co dzień? To niesamowite, jak te dwa ważne narządy są ze sobą powiązane! Tarczyca, będąca kluczowym gruczołem dokrewnym, ma ogromny wpływ na funkcjonowanie naszego układu krążenia, a przede wszystkim na pracę serca.
Hormony tarczycy odgrywają kluczową rolę w kontroli objętości wyrzutowej serca. Poprawiają kurczliwość mięśnia sercowego, co sprawia, że serce może efektywniej pompować krew. Dodatkowo wpływają na obniżenie oporu naczyń krwionośnych, co ma istotny wpływ na ciśnienie krwi w fazie rozkurczowej – to oznacza niższe ciśnienie!
Jednak, jak to zawsze w biologii bywa, równowaga jest kluczem. Zaburzenia pracy tarczycy mogą prowadzić do poważnych problemów z sercem, włącznie z zaburzeniami rytmu, które w skrajnych przypadkach mogą być zagrożeniem dla życia. Szczególnie niebezpieczna jest nadczynność tarczycy, która może objawiać się jako uczucie kołatania serca, nadciśnienie tętnicze, częste skurcze serca (tachykardia), a nawet przerost mięśnia sercowego.
Pamiętajmy więc o opiece nad naszą tarczycą, aby serce mogło bić zdrowo. Zdrowe serce, zdrowa tarczyca, zdrowe życie! 💓
15.09.2023r.

08.09.2023r.
Mamy zaszczyt poinformować, że do naszego zespołu dołączyła dr n. med. Renata Kuczyńska, doświadczony alergolog dziecięcy-pediatra. 💼👩⚕️
Pani Doktor Kuczyńska to specjalista w kompleksowym leczeniu chorób alergicznych u dzieci i młodzieży, a także dorosłych do 25 roku życia. Jej wieloletnia praca w Klinice Pediatrii, Alergologii i Gastroenterologii zaowocowała imponującym doświadczeniem. 💪
Pani Doktor jest znana z efektywnego leczenia przewlekłych alergii, takich jak nieżyt nosa, astma, pokrzywka skórna, atopowe zapalenie skóry oraz dolegliwości pokarmowe, będące alergiami na produkty spożywcze. Ponadto, zajmuje się także alergiami na leki i oferuje skuteczne odczulanie. 🌿💊
Jesteśmy przekonani, że dr Renata Kuczyńska wniesie wiele cennych doświadczeń i kompetencji do naszego zespołu. Jej przyjazne podejście do pacjentów oraz dbałość o ich zdrowie sprawią, że będziecie Państwo czuli się w naszej placówce jak w domu. 🏥❤️
Zapraszamy serdecznie do skorzystania z konsultacji u dr Kuczyńskiej! 🤝🩺

18.08.2023r.
TERAPIA BLIZN W GABINECIE FIZJOTERAPEUTY.
Blizny stanowią problem nie tylko kosmetyczny, w zależności od miejsca ich występowania mogą tworzyć funkcjonalne problemy. Zrosty i zaburzona przesuwalność tkanek bardzo często powodują ograniczenia ruchomości, które zmieniają wzorce ruchowe i z czasem zmieniają postawę ciała oraz skutkują przeciążeniami stawów. Wskutek uwięźnięcia powięzi czy gałązek nerwowych w bliźnie mogą występować dolegliwości bólowe lub pojawienie się odczuć takich jak pieczenie, palenie czy drętwienia. Blizny, które znajdują się w rejonie jamy brzusznej mogą zaburzać pracę praktycznie wszystkich narządów wewnętrznych.
Poniżej studium przypadku pacjentki z blizną na jamie brzusznej i związanymi z nią problemami:
Pacjentka lat 54, po nagłej operacji na jamie brzusznej wynikającej z pęknięcia jelita grubego. Zgłasza bóle jelit, szczególnie silne podczas wypróżniania, uczucie „pociągania” za pęcherz moczowy oraz niemożność wyprostowania się i uczucie „garbienia się” wynikające z ciągnięcia przez bliznę. W badaniu palpacyjnym blizna jest sztywna i nieprzesuwalna, dodatkowo stwierdza się tkliwość w kilku kwadrantach brzucha. Już po jednej terapii z wykorzystaniem terapii wisceralnej, mobilizacji blizny i akupunktury neurofunkcjonalnej pacjentka odczuwała znaczną ulgę w bólu, uczucie „luzu” w jamie brzusznej a wrażenie ciągnięcia przez bliznę ustąpiło.
Nie bagatelizuj swoich blizn! Nie dopuść do pojawienia się dysfunkcji! Pracujmy z nimi!

11.08.2023r.
CZY WIESZ, ŻE TARCZYCA WPŁYWA NA DZIAŁANIE CAŁEGO TWOJEGO ORGANIZMU?
Tarczyca, niewielki gruczoł o kształcie motyla, ma ogromny wpływ na nasze zdrowie i samopoczucie. Przygotuj się na fascynującą podróż w świat tarczycy i jej wpływu na nasze zdrowie!
Co to jest tarczyca i jak działa? Tarczyca to gruczoł endokrynny, który produkuje hormony tarczycy – tyroksynę (T4) i trójjodotyroninę (T3). Te hormony pełnią kluczową rolę w regulacji metabolizmu, temperatury ciała, wzrostu, funkcji układu sercowo-naczyniowego i funkcjonowanie układów rozrodczych.
Jakie są objawy zaburzeń tarczycy? Niedoczynność tarczycy (hipotyreoza) może prowadzić do zmęczenia, przyrostu masy ciała, wypadanie włosów, zaburzenia miesiączkowania, depresji i obniżonego nastroju. Natomiast nadczynność tarczycy (hipertyreoza) może powodować nerwowość, niepokój, wzmożoną potliwość i utratę masy ciała. Ważne jest zauważanie tych objawów i ich skonsultowanie z lekarzem.
Jak diagnozować problemy z tarczycą? Lekarz może zlecić różne badania diagnostyczne w celu oceny funkcji tarczycy. Badania krwi, takie jak oznaczanie poziomu hormonów tarczycy (TSH, T4, T3) oraz badania obrazowe, takie jak ultrasonografia tarczycy, mogą pomóc w postawieniu diagnozy.
Jak leczyć zaburzenia tarczycy? W zależności od rodzaju i nasilenia zaburzeń tarczycy, leczenie może obejmować farmakoterapię, chirurgiczne usunięcie gruczołu lub radioterapię jodem promieniotwórczym. Ważne jest regularne monitorowanie poziomu hormonów tarczycy i współpraca z lekarzem w celu dostosowania odpowiedniej terapii.
Bądźmy świadomi zdrowia tarczycy! Tarczyca pełni niezwykle ważną rolę w naszym organizmie. Jeśli dostrzeżesz jakiekolwiek objawy lub masz wątpliwości dotyczące funkcji tarczycy, nie wahaj się skonsultować z lekarzem. Regularne badania profilaktyczne poziomu hormonów i usg tarczycy są kluczowe dla utrzymania zdrowia i dobrej kondycji.
Zadbaj o tarczycę, a ona zadba o Ciebie!

11.08.2023r.

11.08.2023r.

04.08.2023r.
PROFILAKTYKA PROSTATY - KLUCZ DO ZDROWIA MĘSKIEGO!!
Pamiętaj, że profilaktyka to inwestycja w przyszłość Twojego zdrowia! Dbanie o zdrowie prostaty ma kluczowe znaczenie, zwłaszcza dla mężczyzn po 40. roku życia lub z rodzinnym wywiadem raka prostaty. Odpowiednia opieka medyczna i zdrowy styl życia mogą przynieść wiele korzyści dla zdrowia i komfortu codziennego życia. 💪
👉 Rak prostaty to najczęstszy nowotwór występujący u mężczyzn, ale wiele problemów związanych z prostatą można uniknąć dzięki odpowiedniej profilaktyce i wczesnemu wykryciu. Prawidłowa funkcja prostaty odgrywa kluczową rolę w zapewnieniu satysfakcjonującego i pełnego doświadczenia seksualnego u mężczyzn.
Najważniejsze znaczenie dla zdrowia prostaty ma:
1️⃣ Regularne badania kontrolne - Redukują ryzyko! Zapisz się na wizytę u urologa i wykonaj badanie per rectum, usg prostaty oraz oznaczanie poziomu PSA we krwi. Wczesne wykrycie ewentualnych zmian jest kluczowe dla skutecznego leczenia.
2️⃣ Zdrowa dieta - Zadbaj o siebie od środka! Stawiaj na świeże owoce, warzywa, pełnoziarniste produkty i zdrowe tłuszcze. Unikaj nadmiaru tłuszczów nasyconych i soli.
3️⃣ Aktywność fizyczna - Ruch to zdrowie! Regularne ćwiczenia, takie jak spacery, bieganie czy jazda na rowerze, wspierają ogólną kondycję organizmu.
4️⃣ Unikaj używek - To ma znaczenie! Ogranicz spożycie alkoholu i unikaj palenia papierosów, które mogą wpływać negatywnie na zdrowie prostaty.
5️⃣ Regularne oddawanie moczu - Dbaj o układ moczowy! Unikaj zatrzymywania moczu na dłuższy czas, aby zapobiec problemom związanym z prostatą.

28.07.2023r.
ZDROWE HORMONY DLA ZDROWEJ CIĄŻY
🤰🏻 Czas ciąży to wyjątkowy okres pełen niezapomnianych chwil i cudów. Właściwe zarządzanie hormonami szczególnie w obrębie tarczycy, odgrywa kluczową rolę w zdrowym rozwoju maluszka i samopoczuciu przyszłej Mamy. 👶 👩⚕️Z dumą polecamy naszego specjalistę od chorób tarczycy – Endokrynologa lek. spec. Szymona Działaka! 👩⚕️ Nasz zespół medyczny z pasją dba o zdrowie i dobro naszych pacjentek w czasie ciąży.
🌟 Korzyści regularnych wizyt u Endokrynologa w czasie ciąży:
✅ Monitorowanie poziomów hormonów tarczycy.
✅ Profesjonalne USG tarczycy.
✅ Zapobieganie i leczenie zaburzeń hormonalnych u matki i płodu.
✅ Utrzymanie równowagi hormonalnej dla zdrowego przebiegu ciąży.
Odpowiednia opieka hormonalna tarczycy to klucz do zdrowej i radosnej ciąży💕
Zapisz się już dziś! 📞

21.07.2023r.


07.07.2023r.
POWIKŁANIA NEUROLOGICZNE PO SARS COV 2
Wirus SARS-CoV-2, który jest odpowiedzialny za pandemię COVID-19, wpływa nie tylko na nasze drogi oddechowe, ale także na nasz układ nerwowy. Do najczęstszych powikłań neurologicznych po COVID-19 zaliczamy:
🔸 Zaburzenia neurokognitywne: Osoby mogą doświadczać trudności z koncentracją, zapamiętywaniem i skupieniem uwagi oraz zmęczenie i osłabienie umysłowe.
🔸 Ból głowy: Migreny i silne bóle głowy.
🔸 Zaburzenia smaku i węchu: Wiele osób zgłasza utratę lub zaburzenie w odczuwaniu smaku i zapachu. Może to trwać przez dłuższy czas po wyzdrowieniu.
🔸 Zapalenie mózgu: jest to rzadkie powikłanie, dające liczne objawy neurologiczne.
Ważne jest, aby być świadomym tych powikłań i szukać pomocy medycznej, jeśli doświadczasz jakichkolwiek objawów neurologicznych po COVID-19. Konsultacja z neurologiem może pomóc w diagnozie i w łagodzeniu tych objawów.

30.06.2023r.
🔬🦋 CZY WIESZ, ŻE TARCZYCA WPŁYWA NA DZIAŁANIE CAŁEGO TWOJEGO ORGANIZMU? 🦋🔬
Tarczyca, niewielki gruczoł o kształcie motyla, ma ogromny wpływ na nasze zdrowie i samopoczucie. Przygotuj się na fascynującą podróż w świat tarczycy i jej wpływu na nasze zdrowie!
🔍 Co to jest tarczyca i jak działa? Tarczyca to gruczoł endokrynny, który produkuje hormony tarczycy – tyroksynę (T4) i trójjodotyroninę (T3). Te hormony pełnią kluczową rolę w regulacji metabolizmu, temperatury ciała, wzrostu, funkcji układu sercowo-naczyniowego i funkcjonowanie układów rozrodczych.
🌪 Jakie są objawy zaburzeń tarczycy? Niedoczynność tarczycy (hipotyreoza) może prowadzić do zmęczenia, przyrostu masy ciała, wypadanie włosów, zaburzenia miesiączkowania, depresji i obniżonego nastroju. Natomiast nadczynność tarczycy (hipertyreoza) może powodować nerwowość, niepokój, wzmożoną potliwość i utratę masy ciała. Ważne jest zauważanie tych objawów i ich skonsultowanie z lekarzem.
🔬 Jak diagnozować problemy z tarczycą? Lekarz może zlecić różne badania diagnostyczne w celu oceny funkcji tarczycy. Badania krwi, takie jak oznaczanie poziomu hormonów tarczycy (TSH, T4, T3) oraz badania obrazowe, takie jak ultrasonografia tarczycy, mogą pomóc w postawieniu diagnozy.
💊 Jak leczyć zaburzenia tarczycy? W zależności od rodzaju i nasilenia zaburzeń tarczycy, leczenie może obejmować farmakoterapię, chirurgiczne usunięcie gruczołu lub radioterapię jodem promieniotwórczym. Ważne jest regularne monitorowanie poziomu hormonów tarczycy i współpraca z lekarzem w celu dostosowania odpowiedniej terapii.
💙 Bądźmy świadomi zdrowia tarczycy! Tarczyca pełni niezwykle ważną rolę w naszym organizmie. Jeśli dostrzeżesz jakiekolwiek objawy lub masz wątpliwości dotyczące funkcji tarczycy, nie wahaj się skonsultować z lekarzem. Regularne badania profilaktyczne poziomu hormonów i usg tarczycy są kluczowe dla utrzymania zdrowia i dobrej kondycji.
💪 Zadbaj o tarczycę, a ona zadba o Ciebie!
16.06.2023r.
CZY WIESZ, ŻE REGULARNE WYKONYWANIE CYTOLOGII PŁYNNEJ TO WAŻNY KROK W DBANIU O SWOJE ZDROWIE?
🌟 Co to jest cytologia płynna? Jest to metoda ta polega na pobraniu materiału z szyjki macicy na płynne podłoże, oraz jego dokładnym zbadaniu pod mikroskopem. Dzięki temu możliwe jest wczesne wykrycie potencjalnych zmian przednowotworowych lub nowotworowych.
🔎 Kiedy i dlaczego należy wykonywać cytologię płynną? Zaleca się regularne wykonywanie cytologii płynnej u kobiet, które rozpoczęły współżycie płciowe. Wszystkie kobiety, które planują zajście w ciąże. Osoby, które rodzinnie są obciążone chorobą nowotworową narządu rodnego. Ważne jest, aby pamiętać, że cytologia płynna służy nie tylko wykrywaniu raka szyjki macicy, ale także wykrywaniu wcześniejszych zmian, które mogą prowadzić do rozwoju tej choroby.
👩⚕️ Dlaczego to tak ważne? Wykrycie i leczenie wczesnych zmian daje dużo większe szanse na pełne wyleczenie. Pamiętajmy, że wyższość cytologii płynnej nad konwencjonalną polega na tym, że możemy określić miano HPV.
💡 Jak przygotować się do cytologii płynnej? Zaleca się unikanie stosowania tamponów, kremów i płukanek pochwy, a także stosunku seksualnego przez 24-48 godzin przed badaniem. Na badanie najlepiej zgłosić się w pierwszej fazie cyklu, czyli, po miesiączce ale przed owulacją.
🌸 Zapewnij sobie zdrową przyszłość!

07.06.2023r.
CZAS ZADBAĆ O SWOJE SERCE I FORMĘ!
Jeśli chcesz poprawić kondycję swojego organizmu w sposób bezpieczny i skuteczny, zacznij od serca. To niesamowity narząd, który pracuje nieustannie dla naszego dobra. Regularna aktywność fizyczna to klucz do dobrego samopoczucia i utrzymania zdrowego serca. Możesz rozpocząć od prostych, ale regularnych ćwiczeń, takich jak codzienny spacer, jogging, jazda na rowerze czy pływanie. Pamiętaj, że przed rozpoczęciem jakiejkolwiek aktywności zawsze warto skonsultować się z lekarzem. Bezpieczeństwo i zdrowie powinny być zawsze na pierwszym miejscu.
Oto klika powodów, dlaczego wizyta u kardiologa jest ważna.
1. Wykluczenie istniejących problemów sercowo-naczyniowych: Kardiolog może przeprowadzić badania, takie jak EKG czy echokardiografia.
2. Indywidualne porady i zalecenia: Kardiolog może dostosować plan treningowy do Twojego stanu zdrowia, uwzględniając ewentualne czynniki ryzyka lub schorzenia, takie jak nadciśnienie tętnicze czy choroba wieńcowa.
3. Otrzymasz cenne wskazówki dotyczące intensywności, czasu trwania i rodzaju aktywności fizycznej, które będą odpowiednie dla Twojego organizmu.
Pamiętaj, że każdy organizm jest inny, dlatego zalecenia kardiologa są dostosowane do Twojego indywidualnego stanu zdrowia. Konsultacja z kardiologiem przed rozpoczęciem intensywnych ćwiczeń fizycznych zapewni Ci pewność, że podejmujesz działania w sposób bezpieczny i odpowiedni dla Twojego organizmu.

26.05.2023r.
Czy wiesz, że długotrwałe używanie słuchawek może prowadzić do poważnych problemów ze słuchem?
Szczególnie niebezpieczny jest okres letni, gdzie w sposób niekontrolowany w przewodach słuchowych namnażają się bakterię. Chcemy poruszyć ten ważny temat i przekonać Cię, że warto zadbać o swoje uszy poprzez wizytę u laryngologa.
Oto kilka faktów, które warto wziąć pod uwagę:
🔹 Utrata słuchu: Nieustanne słuchanie muzyki na głośnym poziomie, może prowadzić do trwałej utraty słuchu. Laryngolog może ocenić stan Twojego słuchu i zaproponować odpowiednie środki ochronne.
🔹 Uszkodzenie błony bębenkowej: Nieodpowiednie użycie słuchawek, szczególnie tych dousznych, może prowadzić do uszkodzenia delikatnej błony bębenkowej. Wizyta u laryngologa pomoże wykryć potencjalne uszkodzenia i podjąć działania naprawcze.
🔹 Zagrożenie dla dzieci: Dzieci są szczególnie wrażliwe na negatywne skutki głośnych dźwięków. Regularne badania laryngologiczne dla dzieci mogą pomóc w wykryciu wczesnych objawów niedosłuchu i podjęciu działań zapobiegawczych. Nieleczony niedosłuch lub też niezdiagnozowany, może być przyczyną problemów w nauce.
Zadbaj o swoje zdrowie słuchu i umów się na wizytę u laryngologa już teraz! Nie czekaj, zadzwoń do laryngologa i umów się na konsultację. Twoje uszy zasługują na najlepszą opiekę! 💙👂💙
26.05.2023r

19.05.2023r.
Mamy dla Ciebie pomysł na oryginalny prezent na Dzień Mamy. Kup pakiet higienizacyjny dla Mamy i Ciebie za zniżką 20%. Pakiet obejmuje skaling, piaskowanie, polerowanie i fluoryzację. Efekt po zabiegu to białe zęby, zdrowe dziąsła i świeży oddech. Dodatkową zaletą wykonania zabiegu jest przegląd uzębienia pod kątem ubytków oraz instruktaż prawidłowego utrzymania higieny jamy ustnej. Podaruj Mamie biały, zdrowy i piękny uśmiech.
15.05.2023r.
12.05.2023r.
28.04.2023
ZDROWIE?MĘSKA SPRAWA
Strach przed wizytą u urologa jest zrozumiały, zwłaszcza, jeśli jest to Twoja pierwsza wizyta. Urolog to specjalista, który zajmuje się diagnostyką i leczeniem chorób układu moczowo-płciowego. Wiele osób może czuć się niekomfortowo z powodu intymnego charakteru dolegliwości, z jaką się zgłasza, ale i samego badania. Jednak warto się przemóc, pamiętając, że wizyta u urologa dla mężczyzny po czterdziestce należy do standardu troski o własne zdrowie!
#zdrowiemeskasprawa
27.04.2023
21.04.2023
PROFILAKTYKA ZDROWIA PSYCHICZNEGO
Problemy związane ze zdrowiem psychicznym spotykają nas lub naszych bliskich. Może być ich wiele, a kluczem do właściwej terapii jest zawsze prawidłowa diagnoza. Profilaktyka i promocja zdrowia psychicznego jest niezmiernie ważna. W chwili obecnej ocenia się, że niemal 25% wszystkich ludzi dotknięta jest zaburzeniami psychicznymi o różnym podłożu. Światowa Organizacja Zdrowia szacuje, że już w 2020 roku depresja stała się drugą najistotniejszą przyczyną niepełnosprawności. Na czym polega profilaktyka? Jej celem jest zredukowanie zagrożeń mogących mieć wpływ na zdrowie psychiczne oraz zmniejszenie liczby zaburzeń. Aby skutecznie działać w tym kierunku należy skupić się na zbilansowaniu poszczególnych sfer życia. Ważna jest aktywność fizyczna. Innym istotnym czynnikiem jest zdrowy sen, czyli taki, który trwa nieprzerwanie 6-8 godzin w zaciemnionym pomieszczeniu. Odpowiedni odpoczynek niweluje rozdrażnienie oraz pozytywnie działa na nasze nastawienie na następny dzień. Równie istotne jest zdrowe odżywianie, czyli regularne spożywanie pełnowartościowych posiłków oraz nawadnianie organizmu. Nie bez znaczenia jest właściwy poziom witaminy D, czyli przebywanie na słońcu i suplementacja od początku października do końca marca. Kolejnym ważnym czynnikiem jest sposób w jaki komunikujemy się z otoczeniem, a także z samym sobą. Wypowiadane przez nas negatywne komunikaty powodują, że obniża się poczucie naszej wartości. Takie działania sprawiają, że przestajemy czuć potrzebę uczenia się, pracowania nad sobą i rozwijania się. Należy pamiętać, że trzeba cieszyć się z małych rzeczy, pozwolić, by drobiazgi powodowały uśmiech na naszej twarzy. Powinniśmy również pracować nad marzeniami. Wyznaczanie celów i konsekwentne ich realizowanie sprawia, że łatwiej nam czerpać radość z życia. W Remedium Clinic znajdziesz pomoc zespołu specjalistów – lekarzy psychiatrów oraz psychologów i terapeutów. Pomożemy Ci zadbać o Twoje zdrowie!
14.04.2023
ZDROWY TRYB ŻYCIA
Zdrowie to bardzo popularny temat. Dużo się mówi „o zdrowym trybie życia” , „zdrowej diecie”, „suplementach diety”. Może rozpatrujemy zdrowie od niewłaściwej strony. Zanim znaczeniem wprowadzać „zdrowe zmiany ‘ wyeliminujmy czynnik szkodliwe i skup się na pozytywnych elementach:
• Żuć palenie- papierosy są wybitnie szkodliwe udowodniono ich negatywne działanie na płuca, układ krążenia, pracę mózgu, obniżają płodność, uszkadzają skórę i przyśpieszają proces starzenia (zmarszczki).
• Alkohol- zmniejsza koncentrację, upośledza proces uczenia, uszkadza przewód pokarmowy (szczególnie narażona jest trzustka), alkohol może również powodować cukrzycę. • Stres =zabójca. Stres jest powodem powstawania w naszym organizmie nowotworów. Życie w stresie doprowadza do depresji. Stres wpływa na naszą zdolność analitycznego myślenia i rozwiązywanie problemów.
• Brak snu, bezsenność, praca w trybie nocnym. Brak snu był wykorzystywany często jako element tortur. Można umrze z powodu braku snu. Wszelkie zaburzenia rytmu dobowego i niedostateczna ilość snu skutkują zaburzeniami hormonalnymi i chronicznym zmęczeniem.
• Ruch. Ruch to zdrowie nie zawsze trzeba uprawiać jakąś dyscyplinę sportu, aby zabezpieczyć odpowiedną ilości ruch. Nasze ciało zostało tak zbudowane, żeby przebywać w ruchu. Wystarczy godzinny spacer. Ruch obniża ciśnie krwi, wpływa pozytywnie na pracę przewodu pokarmowego, lepiej dotlenia się mózg, ma korzystny wpływ na płuca i serce.
• Śmiech. Dziwne? Otóż, nie. Radość i śmiech to endorfiny czyli hormony szczęścia, które maja zbawienny wpływ na nasz organizm, poprzez prawidłową gospodarkę hormonalną, odprężenie, zmianę napięcia mięśniowego i rozluźnienie.
• Regularne odżywianie. Często nie zła dieta, ale nie prawidłowe przyjmowanie posiłków jest przyczyna otyłości. Pamiętaj! Celebruj posiłek, jedz powoli, dobrze gryź i przeżuwaj pokarm, popijaj dopiero po jedzeniu. Staraj się podzielić posiłki na kilka porcji od 3 do 5 w ciągu dnia. Nigdy nie jedz na 3 godziny przed snem. Nie podjadaj miedzy posiłkami. Ogranicz w diecie cukier, sól i tłuszcze zwierzęce. Pamiętaj cukier to węglowodany, czyli wszystkie produkty mączne.
• Relaks. Znajdź czas na wypoczynek. Medytację. Wyciszenie na świeżym powietrzu. Odprężającą kąpiel, czy masaż. Bardzo dobrze odpręża słuchanie spokojnej muzyki, czy odgłosów natury ( śpiew ptaków, szum morza, plusk płynącej wody, wiatr). Wypoczynek daje organizmowi możliwość regeneracji, czyli odbudowy. Urlop to nie przywilej to konieczność. Spędzenie urlopu na nic nierobieniu lub remoncie mieszkania to najgorsze rozwiązanie.
• Więzy rodzinne, przebywanie z najbliższymi daje nam poczucie bezpieczeństwa. Tego nam zawsze potrzeba i każdym wieku. Teraz widzimy to mając wojnę tuż przy naszej granicy. Bycie bezpiecznym to również: stabilna praca, własny dom, źródło dochodu, brak choroby, ale bez rodziny i bliskich osób nie da się odczuwać pełni bezpieczeństwa.
• Woda. Źródło życia na ziemi. Pij około 2 litów płynów dziennie (alkohol i kawa to nie płyny). Woda jest nam też potrzebna do utrzymania czystości naszego ciała. Czystość ciała, ubrania i otoczenia zmniejsza prawdopodobieństwo infekcji i zapobiega chorobie.
17.03.2023
NIEPŁODNOŚĆ A BEZPŁODNOŚĆ
Choć pojęcie „niepłodność” i „bezpłodność” są często stosowane wymiennie dotyczą dwóch różnych zjawisk.
Niepłodność wg Światowej Organizacji Zdrowia (WHO) to niemożność zajścia w ciążę, mimo regularnego współżycia seksualnego utrzymującego się powyżej 12 miesięcy bez stosowania jakichkolwiek metod antykoncepcyjnych. Szacuje się, iż w krajach rozwiniętych problem ten może dotyczyć od 10 do 15% par. Przyczyny niepłodności mogą leżeć po stronie kobiety, mężczyzny lub po stronie obojga partnerów jednocześnie.
Natomiast bezpłodność wg WHO to trwała niezdolność do posiadania potomstwa, która nie podlega leczeniu. Od niepłodności różni ją fakt, iż współczesna medycyna nie zna sposobu na uporanie się z tym problemem.
Czynnikiem, który w największym stopniu warunkuje płodność kobiet jest ich wiek. Kobiety w wieku 20-30 lat wykazują największą płodność. Po tym czasie płodność kobiet zaczyna maleć.
Wśród najczęstszych przyczyn niepłodności u kobiet zalicza się:
-
Zaburzenie hormonalne, które prowadzą do zaburzeń miesiączkowania i cykli bezowulacyjnych. Najczęstsze zaburzenia hormonalne to hiperprolaktynemia i zespół policystycznych jajników
-
Endometriozę
-
Niedrożność jajowodów
-
Wszelkie wady macicy np. mięśniaki, polipy endometrium
-
Choroby zakaźne w tym przede wszystkim infekcje, które występują w obrębie narządów miednicy mniejszej
Przyczyny niepłodności u mężczyzn spowodowane są zwykle:
-
Chorobami ogólnoustrojowymi takimi jak np. choroby układu krążenia
-
Nieprawidłową produkcją, funkcją lub transportem plemników
-
Przyjmowaniem niektórych leków
-
Przegrzewaniem jąder
Warto pamiętać, że niepłodność może być również spowodowana złym stylem życia np. nadmierną ekspozycją na stres, siedzącym trybem życia, zażywaniem używek oraz nieodpowiednim odżywianiem.
03.03.2023
Cywilizacja i rozwój systemów informatycznych oraz sieci telefonii komórkowej spowodował zmianę sylwetki człowieka XXI wieku. Dużo więcej czasu spędzamy na siedząco, a jeszcze więcej z pochyloną do przodu głową. Obciążamy w ten sposób nasz kręgosłup, powodując zwiększone napięcie mięśniowe oraz niefizjologiczne powiększanie się przestrzeni między kręgowych z jednej strony i ich zwężanie z drugiej co prowadzi do powstawania przepuklin i dolegliwości kręgosłupa szczególnie bólowych i ograniczeń ruchomości. Dolegliwości nie leczone mogą spowodować trwały uszczerbek na zdrowiu, a nawet być przyczyną operacji i inwalidztwa.
W wielu takich przypadkach bardzo pomocna jest rehabilitacja, zmiana przyzwyczajeń i sposobu pracy przy komputerze ( ergonomia ustawienia ekranu i klawiatury ). Niestety najczęściej dopiero ból skłania nas do refleksji. Dlatego często bywa już za późno na zapobieganie, a trzeba wkroczyć z leczeniem. Neurochirurg nie tylko rozpozna zaburzenia kostne, ale również i przede wszystkim zaburzenia nerwowe. Ucisk na sploty nerwowe może być przyczyną: bólu, drętwienia, mrowienia rąk, bólów i zawrotów głowy, szumów usznych, zaburzeń widzenia. Wszystkie te objawy mogą być groźne i nieleczone prowadzą do poważnych konsekwencji.
Postawienie prawidłowej diagnozy, zaplanowanie leczenia, rehabilitacji i zmiana ergonomii pracy przez lekarza specjalistę z zakresu neurochirurgii może uchronić nas przed inwalidztwem, czy zabiegiem operacyjnym. Nie lekceważmy subtelnych objawów i skupmy się na wczesnym wdrożeniu procesów leczenia i rehabilitacji.
27.01.2023
Jeżeli masz problemy z zajściem w ciążę – zgłoś się do endokrynologa.
Endokrynolog to lekarz zajmujący się chorobami gruczołów wydzielania wewnętrznego, czyli takich, które produkują hormony, a te są niezwykle ważne, gdy para stara się o dziecko.
Wizyta u endokrynologa jest zalecana przede wszystkim kobietom, które nie miesiączkują lub mają nieregularne cykle menstruacyjne, a dodatkowo doświadczają przykrych objawów skórnych (łojotok, trądzik, przebarwienia skórne, nadmierne owłosienie, suchość skóry, potliwość, wydzielina z brodawek sutkowych) oraz zaburzeń masy ciała (niedowaga, nadwaga lub otyłość). Na konsultację ze specjalistą warto zdecydować się także w przypadku trudności z zajściem w ciążę.
Schorzenia o podłożu hormonalnym mogą przebiegać niemal niepostrzeżenie, ale u wielu kobiet dają konkretne i trudne do zignorowania objawy. Oprócz wymienionych wcześniej zaburzeń miesiączkowania oraz problemów ze skórą i wagą, może dokuczać im osłabienie, senność, uczucie niepokoju, a nawet kołatanie serca.
Nie bagatelizuj objawów!
U kobiet w ciąży niedoczynność oraz nadczynność tarczycy jest niezwykle poważnym problemem.
Kobieta ciężarna, która ma zdiagnozowaną chorobę tarczycy powinna być pod szczególną opieką endokrynologa.
Każdy trymestr ciąży wymaga innego sterowania hormonami tarczycy, dlatego kobieta powinna regularnie robić badania laboratoryjne oraz USG tarczycy. Wyniki powinny być omawiane na wizytach kontrolnych u specjalisty endokrynologa, co pomoże szczęśliwie prowadzić ciążę i urodzić zdrowe dziecko .
Zaburzenia endokrynologiczne przede wszystkim kobiet ale również mężczyzn mogą być powodem niepłodności, dlatego pary powinny zadbać o równowagę hormonalną odwiedzając endokrynologa.
17.02.2023
Zmiany skórne opryszczki wargowej na pierwszy rzut oka nie wyglądają groźnie, lecz jest to wirusowa choroba błon śluzowych i skóry, której występowanie wyklucza przeprowadzenie leczenia stomatologicznego.
Wirusem Herpes Simplex typu I i II zarażonych jest około 90% populacji. Zazwyczaj do zarażenia dochodzi we wczesnym dzieciństwie i bywa że wirus nie powoduje objawów chorobowych. Opryszczka wargowa jest to reaktywacja wirusa obecnego w organizmie na skutek osłabienia odporności immunologicznej.
Uszkodzenie delikatnego pęcherzyka w trakcie procedur stomatologicznych jest bardzo proste, a obecność aerozolu wodno-powietrznego wytwarzanego w trakcie leczenia, może doprowadzić do rozsiania wirusa po błonach śluzowych jamy ustnej i gardła. W takiej sytuacji mówienie czy spożywanie pokarmów bywa znacznie utrudnione. Wirusy z uszkodzonego pęcherzyka mogą dostać się na rogówkę oka co może doprowadzić do trwałego uszkodzenia wzroku.
Należy również zwrócić uwagę na wysoką zaraźliwość wirusa Herpes Simplex i ewentualną możliwość zarażenia nim personelu jak również innych pacjentów.
Biorąc pod uwagę wszystkie powyższe fakty każdy pacjent, który zauważy u siebie opryszczkę powinien przełożyć swoją wizytę u dentysty do czasu całkowitego wygojenia zmian, ponieważ lekarz ma pełne prawo odmówić leczenia.
lek.dent. Michał Pali
05.01.2023
Schyłek grudnia i początek stycznia to okres, podczas którego wiele ludzi robi podsumowanie minionego roku i wyznacza sobie ambitne cele. Bardzo często owe cele dotyczą obszaru zdrowia, a konkretniej schudnięcia czy regularnego uprawiania aktywności fizycznej. W styczniu można to zobaczyć na siłowni, gdy wiele ludzi wykupuje karnety i zaczyna ćwiczyć. Jednakże w większości przypadków zapał do ćwiczeń szybko mija i w lutym/marcu można zaobserwować już mniej ludzi na siłowni. Zapewne dobrze o tym wiesz, że odchudzanie to trudny proces wymagający nakładu czasu i pracy. W celu osiągnięcia tego celu pomocne jest zastosowanie metody SMART. Nazwa tej metody pochodzi od pierwszych anglojęzycznych liter następujących wyrazów:
- Specyfic (skonkretyzowany)- dobrze sformułowany cel powinien brzmieć jednoznacznie i wyrażać dokładnie to co chcesz osiągnąć.
- Measurable (mierzalny)- efekt jaki uzyskasz po utracie kilogramów powinien być możliwy do zmierzenia za pomocą parametrów takich jak np. waga czy centymetr krawiecki. Pozwolą Ci one dokładnie ustalić, czy cel został już osiągnięty.
- Achievable (osiągalny)- wyznaczony cel musi być możliwy do zrealizowania. Nie ma sensu wyznaczać celu, który już na samym początku jest spisany na porażkę. Postaraj się wyznaczyć swój cel ambitnie, ale nadal jego realizacja musi być możliwa. Na przykład schudnięcie 15 kilogramów w miesiąc będzie nieosiągalne, ale już 2 kilogramy tak.
- Relevant (istotny)- wyznaczony cel ma być satysfakcjonujący dla Ciebie, a nie spełniać oczekiwania kogoś innego np. męża.
- Time-bount (określony w czasie)- cel musi mieć ściśle określone ramy czasowe. Skupienie uwagi na zbliżaniu się terminu realizacji celu bywa mobilizujące. Źle sformułowany cel może brzmieć „Schudnę do wakacji”, natomiast poprawnie sformułowany cel „Do wakacji schudnę 6 kg tj. 2 kg na miesiąc”.
Jeśli planujesz poważnie podejść do odchudzania i poprawić swój stan zdrowia to nie zwlekaj i już dziś daj się poprowadzić specjaliście. Istnieje możliwość współpracy dietetycznej w formie stacjonarnej i online.
30.12.2022
Grypa i inne epidemie, które teraz panują często objawiają się dolegliwościami w postaci kataru czy zapchanego nos. Objawy choroby ustąpią, a katar pozostaje, czy wraca co jakiś czas. Przyczyną może być problem z zatokami. Czasami stan zapalny zatok objawia się w postać chrypki, czy kaszlu ponieważ wydzielina z zatok podrażnia gardło spływając po tylnej ścianie gardła. Pojawienie się przykrego zapachu z ust też nie musi być objawem braku higieny, ale rozwijającej się choroby zatok. Tego typu infekcje dają również przykre bóle głowy, szczególnie przy pochylaniu głowy do przodu. Jeśli obserwujesz u siebie takie objawy zgłoś się do laryngologa. Lekarz otolaryngolog oprócz tradycyjnego badania oglądania zatok przez nos we wziernikach ma do dyspozycji laryngoskop. To urządzenia endoskopowe wyposażone w kamerę na cienki przewodzie, które pozwolą w sposób prawie bez bolesny dokonać badania zatok od wewnątrz. Przy pomocy laryngoskopu stwierdzimy, czy błona wyściełająca zatoki nie jest obrzmiała, zaczerwieniona, czy nie produkuje nadmiaru ślizu i czy w zatokach od „przechodzonego kataru” nie potworzyły się torbiele. Torbiele są bardzo niebezpieczne ponieważ otorbiony stan ropny jest swego rodzaju „bobom infekcyjna”, która w dogodnych okolicznościach (osłabieniem, inna infekcja) może eksplodować ze zdwojoną siłą i doprowadzić do poważnych powikłań. Jednym z takich powikłań są choroby zębów. Ząb psuje się od korzenia i wymaga kosztownego i trudnego leczenia kanałowego. Inne choroby to zapalenie kości i stan zapalny nerwów, który może doprowadzić nawet do porażenia twarzy. Dlatego lekceważenie przedłużającego się kataru (powyżej 10 dni) oraz innych wymienionych wcześnie objawów wymaga pilnej konsultacji u lekarza laryngologa oraz wykonania badań obrazowych takich jak laryngoskopia ( badanie można wykonać podczas wizyty, jest bezpieczne bo nie wykorzystuje promieni Rentgena). Inne badania obrazujące zatoki to: rtg zatok, KT zatok..
18.11.2022
Reakcja zapalna jest jednym z fizjologicznych mechanizmów towarzyszących procesom naprawy uszkodzonych tkanek i naturalną odpowiedzią obronną na działanie niekorzystnych czynników, w tym patogenów.
Podstawowe czynniki etiologiczne wywołujące infekcje u człowieka można zaliczyć do pięciu głównych grup: wirusów, bakterii, grzybów, pierwotniaków i robaków. Reakcja zapalna, będąca naturalną odpowiedzią obronną organizmu na infekcję, może być nadmierna i zacząć zagrażać własnym komórkom i organom. Z tego powodu, a także dla poprawy jakości życia głównym celem terapii zapalenia jest zmniejszenie obrzęku, przekrwienia błon śluzowych, bólu i gorączki. Nadużywanie antybiotyków prowadzi do narastania lekooporności drobnoustrojów, a infekcje układu oddechowego są dominującą przyczyną takiego nadużycia, gdyż w zdecydowanej ich większości antybiotykoterapia nie jest wskazana
Aby przekonać się o słuszności postępowań medycznych nie opartych na antybiotykach warto diagnozę stanu zapalnego górnych dróg oddechowych skonsultować u laryngologa. Lekarzy laryngolog w terapii często stosuje płukanki, krople, żel, i niesterydowe leki przeciwzapalne. Jedynie w przypadkach nie zbędnie koniecznych zaleca antybiotykoterapię.
Dlaczego leczenie u laryngologa jest odmienne od leczenia lekarza POZ?
Otolaryngolog dysponuje narzędziami i urządzeniami (endoskop) do wnikliwej oceny górnych dróg oddechowych, co pozwala na dokładniejszą ocenę i postawienie bardziej precyzyjnej diagnozy. Skraca to czas leczenia i zwolnienia lekarskiego, zapobiega nawrotom. Podjęcie szybkiej i właściwej metody leczenia ustrzeże nas przed przejściem choroby w stan przewlekły, a tym samym unikniemy wielu powikłań. Krótsze leczenie to również niższe koszty leków, co przy obecnych cenach medykamentów nie jest bez znaczenia.
Infekcja górnych dróg oddechowych przebiegająca gwałtownie i nie poprawiająca się po zastosowaniu „ domowych specyfików” wymaga konsultacji laryngologicznej, ponieważ może być powodem poważnej infekcji np. anginy, ropnego zapalenie zatok. Te schorzenia mogą stać się źródłem poważnych powikłań takich jak: zapalenie wsierdzia czy zapalenia opon mózgowych. Ich skutkiem mogą być stany zagrażają życiu pacjenta. Źle leczone infekcje mogą przejść w stan przewlekły , który może skończyć się zabiegiem operacyjnym usunięcia migdałków lub operacją zatok.
10.11.2022
Czy podejrzewasz u siebie minimum 3 z poniższych cech?:
• Obwód talii ⩾ 80 cm (jeśli jesteś kobietą) lub ⩾94 cm (jeśli jesteś mężczyzną)- tzw. otyłość brzuszna,
• Podwyższony poziom glukozy w osoczu na czczo tj. ⩾ 100 mg/dl (5,6 mmol/l) lub leczysz się na cukrzycę typu 2,
• Podwyższone skurczowe ciśnienie tętnicze tj. ⩾130 mm Hg lub rozkurczowe ciśnienie tętnicze ⩾ 85 mm Hg bądź leczysz się na nadciśnienie tętnicze,
• Podwyższone stężenie trójglicerydów na czczo tj. > 150 mg/dl (1,7 mmol/l) lub przyjmujesz leki na podwyższone stężenie trójglicerydów,
• Obniżone stężenie cholesterolu HDL tzw. dobrego cholesterolu < 50 mg/dl (<1,3 mmol/l) jeśli jesteś kobietą lub < 40 mg/dl (<1,0 mmol/l) jeśli jesteś mężczyzną?
Jeżeli odpowiedziałaś/eś minimum 3 X TAK to prawdopodobnie możesz mieć zespół metaboliczny. Brzmi strasznie? Już tłumaczę co to takiego. Jest to zbiór wzajemnie powiązanych ze sobą czynników zwiększających ryzyko rozwoju i progresji chorób sercowo-naczyniowych, które są plagą dzisiejszych czasów i krajów wysokorozwiniętych. Do chorób sercowo-naczyniowych można zaliczyć zapewne dobrze Ci znane nadciśnienie tętnicze, miażdżycę czy udary, które są bardzo często przyczyną zgonów na świecie.
W takim razie jak możesz ustrzec się przed zespołem metabolicznym i przykrymi konsekwencjami z nimi związanymi? Z pomocą Ci przyjdzie zmiana stylu życia i diety, które wbrew pozorom mają wielką moc i potrafią zdziałać wiele dobrego dla Twojego stanu zdrowia. Z mojego doświadczenia jako dietetyk doskonale o tym wiem, że wprowadzenie zmian na talerzu i prowadzenie zdrowszego stylu życia wspaniale pomaga poprawić wyniki badań i samopoczucie, a czasem mogą również ochronić Cię przed przyjmowaniem wielu leków na stałe.
Już od dziś możesz wprowadzić kilka prostych zmian, które z pewnością pomogą Ci zadbać o siebie i Twoje zdrowie:
• Zacznij jeść regularnie posiłki o stałych porach i nie podjadać między nimi,
• Ogranicz z diety żywność typu fast food, słodycze, słodzone napoje, przekąski (chipsy, batony), napoje energetyczne, napoje gazowane ( w tym woda gazowana)
• Włącz do diety więcej warzyw i owoce jagodowe będące skarbnicą polifenoli,
• Spożywaj zdrowe tłuszcze w postaci tłustych ryb morskich, oliwy z oliwek
• Zacznij pić więcej wody. Zaleca się, aby na każdy kilogram masy ciała spożywać minimum 30 ml płynów, najlepiej wody (około 2-2,5 litra dziennie)
• Zwiększ aktywność fizyczną w postaci chociażby dodatkowych 20 minutowych spacerów dziennie
• Zacznij się wysypiać lub dłużej spać. W wielu badaniach naukowych udowodniono, że niedosypianie sprzyja podjadaniu i spożywaniu żywności wysokoenergetycznej.
Po więcej indywidualnie dopasowanych do Ciebie porad i wskazówek zapraszam Cię do gabinetu dietetycznego. Nie zwlekaj. Ilość wolnych miejsc do końca roku jest ograniczona. Już teraz umów się na konsultację dietetyczną, która z pewnością będzie świetną inwestycją w Twoje zdrowie i samopoczuci
28.10.2022
Muzykoterpia
022pia w medycynie chińskiej jako innowacyjna metoda leczenia
Kasia Janda jest terapeutką medycyny chińskiej, muzykoterapeutą oraz dietetykiem medycyny chińskiej. Tworzy naturalne kosmetyki, z najlepszej jakości organicznych olejów i wosków, oraz zbieranych przez siebie ziół i kwiatów, których używa w swoich autorskich zabiegach kosmetycznych.
Kasia Janda w terapii kamertonami posługuje się Muzykoterapią Dogłębną Komórkową.
Metoda ta opiera się na kilkunastu technikach opracowanych przez dr Barbarę Angel (Romanowską), które powstały m.in. na podstawie badań nad dźwiękiem, przeprowadzonym w USA i Francji. Badania naukowe wykonane w Lambdoma Institute przez dr Barbarę Hero udowodniły, że organy wewnętrzne człowieka, jak również przewodzące energię kanały czy centra energii, posiadają swoje własne określone częstotliwości zdrowia (balansu) i wystarczy być do nich dostrojonym, by być zdrowym.
Dźwięk za pomocą odpowiednich technik, dzięki zastosowaniu tylko naturalnej fali dźwiękowej o długości co najmniej 1 m, wnikając głęboko w komórki, może pomagać w szerokiej gamie dolegliwości fizycznych, psychicznych, duchowych i emocjonalnych, czasem w zdumiewającym stopniu. Na przykład zamiast tradycyjnej akupunktury wykorzystującej igły w leczeniu, używamy kamertonów punktowych co znacznie przyspiesza efekt zdrowienia, a przy okazji zabieg taki, jest przyjemny w odbiorze. Do tej pory udowodniono około 250 schorzeń, na które w pozytywny sposób oddziałuje terapia dźwiękiem. Muzykoterapia nie tylko usuwa ból czy przywraca normalne funkcjonowanie organizmu, ale także wpływa na lepsze nastawienie do życia osoby, rozjaśnia jej myśli, oddziałując na jakość życia.
W dniach 11-13 listopada 2022r. Remedium Clinic odwiedzi znana terapeutka muzykoterapii kamertonowej Pani Katarzyna Janda.
W tych dniach będzie można skorzystać z dwóch typów zabiegów:.
1. Rytuał młodości - Trzy – etapowy autorski zabieg rewitalizujący, łączący akupunkturę, kamertony i masaż twarzy. Cena 320 zł, czas – 1h 45 min,
2. Oczyszczanie i regulacja czakr - Zabieg oczyszczająco - regulujący przy pomocy kamertonów! Cena 270 zł czas 1h 30 min
30.09.2022
Choroby kardiologiczne bardzo często manifestują się na skórze.
Najczęstszym objawem świadczącym o chorobie sercowo-naczyniowej jest sinica, czyli fioletowoniebieskawe zabarwienie skóry i błon śluzowych (zwłaszcza warg i języka) w wyniku zmniejszenia wysycenia tlenem krwi tętniczej. Ten objaw obserwujemy przy niewydolności lewej komory serca, w zatorach tętniczych i zakrzepicy żylnej, ubytku przegrody międzykomorowej, przedsionkowej albo przetrwałym przewodzie Botalla. U niektórych osób sinica obejmuje też kończyny. Palce rąk i stóp są wówczas zimne i zsiniałe, czemu może towarzyszyć obrzmienie i nadmierna potliwość. Charakterystyczne jest, że sinica zwykle zwiększa się przy ekspozycji na zimno i zmniejsza się podczas ogrzewania kończyny. Palce pałeczkowate (tzw. palce Hipokratesa) najczęściej świadczą o wrodzonych siniczych wadach serca. Dochodzi wówczas do zwiotczenia łożysk paznokci i pogrubienia dystalnych paliczków. Wiąże się to z występowaniem tzw. paznokci zegarkowych (nazwanych tak z powodu wypukłości i zaokrąglonego kształtu przypominającego szkło chroniące tarczę zegarka).Innym objawem skórnym, mogącym świadczyć o problemach z układem krążenia, są tzw. pajączki, czyli rozszerzone żyłki o średnicy poniżej 1 mm. Często towarzyszy im pojawienie się żylaków czyli, rozszerzonych żył podskórnych o średnicy od 1 do 3 mm. Żylaki pojawiają się zazwyczaj na dolnej części podudzi. Sinica, owrzodzenia skórne, plamica, wybroczyny i bolesne czerwone guzki to objaw zatorowości cholesterolowej. Najczęściej zmiany pojawiają się obustronnie na stopach i podudziach, ale mogą także obejmować uda, pośladki i plecy. Rzadziej występują na kończynach górnych. O zatorowości cholesterolowej może też świadczyć występowanie tzw. zespołu niebieskich palców. Trzeba jednak pamiętać, że zespół niebieskich palców może świadczyć też o martwicy w przebiegu zakrzepowo-zarostowego zapalenia naczyń. Choroba ta zawsze związana jest z paleniem tytoniu, a zmiany obejmują palce rąk i nóg. Nasilone uczucie ciepła, napadowe zaczerwienienie kończyn, głównie dolnych, z towarzyszącym palącym bólem to charakterystyczny objaw chorób naczyń. Dolegliwości nasilają się podczas wysiłku fizycznego, w nocy, po spożyciu alkoholu i przy podwyższonej temperaturze otoczenia. Charakterystyczny ból, określany jako palący lub gorący sprawia, że osoby dotknięte tą dolegliwością, szukają sposobów na natychmiastowe ochłodzenie kończyn. I pod wpływem bólu uciekają się do najdziwniejszych sposobów, jak: moczenie stóp w wodzie z lodem. To z kolei prowadzi do powstania owrzodzeń, a nawet martwicy kończyn. Linijne wybroczyny występują zwykle na kończynach i błonach śluzowych. Mogą być także umiejscowione pod paznokciami (tzw. objaw drzazgi). Występują one w przebiegu infekcyjnego zapalenia wsierdzia, ale nie są tak charakterystyczne dla tej choroby, jak bolesne, fioletowe guzki pojawiające się na opuszkach palców. W przebiegu infekcyjnego zapalenia wsierdzia mogą się też pojawić niebolesne, czerwone plamki zlokalizowane na dłoniach i podeszwach stóp. W chorobach serca charakterystyczne są też obrzęki w obrębie twarzy i stawów. Jeśli któreś z w/w objawów obserwujesz u siebie zgłoś się do kardiologa.

